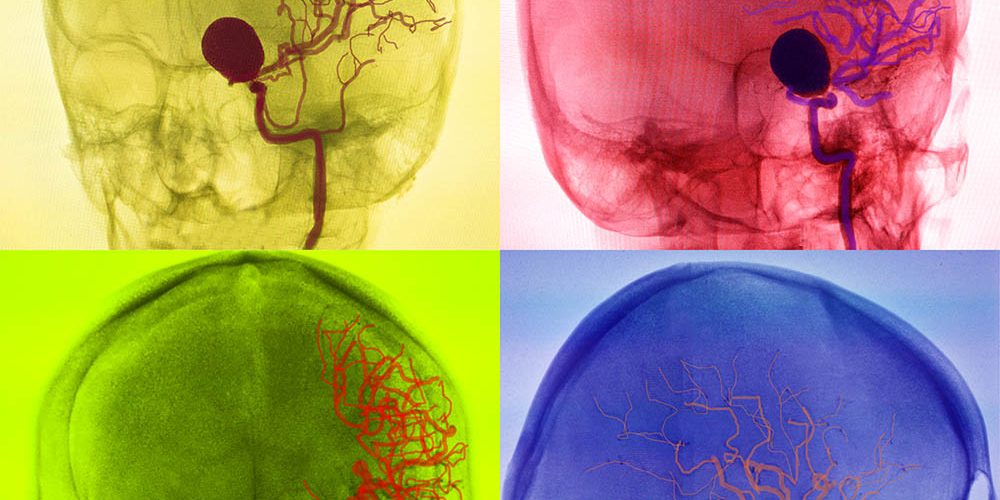
Os aneurismas cerebrais são dilatações na parede dos vasos sanguíneos que levam sangue até o cérebro, que chamamos de artérias.
As artérias têm uma parede composta por três camadas diferentes. Os aneurismas se originam de um defeito na sua parede. Os pacientes com aneurisma cerebral apresentam um defeito na segunda camada, que chamamos de média. Em geral, estes defeitos são congênitos, ou seja, nascemos com isso.
O estresse mecânico, provocado pela pulsação cardíaca e a passagem do sangue pela região defeituosa, pode criar uma dilatação sacular. Para que você possa ter uma ideia, ela funciona como um balão: o fluxo sanguíneo força o fundo desse balão e afina cada vez mais a sua parede, que pode levar a uma ruptura, causando uma hemorragia.
Os fatores de risco para o crescimento dos aneurismas são: hipertensão arterial, tabagismo, obesidade e histórico familiar.
Os aneurismas cerebrais não costumam apresentar sintomas antes de sua ruptura. A grande maioria dos casos inicia-se por uma dor de cabeça de forte intensidade, descrita pelos pacientes como se fosse um raio, ou a dor de cabeça mais forte de sua vida. Às vezes, ela é precedida em alguns dias a poucas semanas, por uma dor de cabeça abrupta, mas menos intensa, que representa uma pequena ruptura da parede do aneurisma, e anuncia a sua ruptura e uma hemorragia mais grave. Além da dor de cabeça, a hemorragia aneurismática pode estar associada à rigidez no pescoço, indo desde uma dificuldade e dor para flexionar, até uma rigidez completa, com impossibilidade de mover o pescoço. O paciente também pode apresentar diferentes níveis de alteração do nível de consciência, desde uma sonolência até o coma profundo. Menos frequente é o início da sintomatologia por um episódio de crise convulsiva, provocado pela hemorragia
Em alguns casos, o paciente tem seu aneurisma diagnosticado antes de sua ruptura. Isso acontece ou quando ele é descoberto pela realização de um exame de imagem por razões diversas, como por exemplo pesquisa de aneurisma em paciente com histórico familiar, ou nos raros casos onde ele apresenta sintomas antes de se romper. Tais sintomas são secundários à sua presença, distorcendo ou deslocando nervos, ou o próprio tecido cerebral. Como exemplo cito déficits visuais, queda da pálpebra, perda motora ou alteração sensitiva em um lado do corpo, ataques isquêmicos transitórios ou mesmo AVC isquêmico e crises convulsivas.
A tomografia de crânio sem contraste é o exame usado nos quadros sugestivos de ruptura de aneurisma, para diagnosticar a presença do sangramento.
Para diagnosticar o aneurisma em si, é necessário a realização de exames mais específicos, como a angiorressonância, angiotomografia ou a arteriografia cerebral.
Quando um aneurisma roto é diagnosticado ele deve ser tratado urgentemente.
Há duas opções de tratamento: a abordagem endovascular, onde através de um cateter inserido em uma artéria da perna ou do braço, realiza-se a oclusão do aneurisma, ou o tratamento cirúrgico, onde colocamos um clip de metal para ocluir (bloquear) o aneurisma.
Ambos os tratamentos têm seus prós e seus contras. No geral, a taxa de oclusão dos aneurismas é maior com a cirurgia. O tratamento endovascular é menos agressivo do que a cirurgia.
Em relação aos aneurismas não-rotos, a decisão deve ser individualizada. O neurocirurgião avaliará os riscos e os benefícios de cada tratamento e sua urgência. Fatores a serem levados em conta são: tamanho e localização do aneurisma, presença de aneurisma único ou múltiplo, formato do aneurisma, idade e condição clínica do paciente. Em alguns casos o especialista pode optar por observar o aneurisma, com realização de exames periódicos, antes de decidir o tipo de tratamento que vai adotar.