DOR NA COLUNA
A coluna vertebral, também chamada de espinha dorsal, estende-se do crânio até a pelve. Sua constituição permite que tenhamos inúmeros motivos para ter dor.
A coluna vertebral, também chamada de espinha dorsal, estende-se do crânio até a pelve. Sua constituição permite que tenhamos inúmeros motivos para ter dor.
 A medida que a expectativa de vida tem aumentado estamos vendo a saúde, principalmente das mulheres após a menopausa, ser devastada por esta doença lenta e silenciosa conhecida como osteoporose. Na realidade, por questões geralmente hormonais, a partir de uma idade em torno da menopausa, existe uma inversão no metabolismo dos ossos que acaba destruindo mais tecido ósseo que construindo, com isto, ocorre uma descalcificação. Esta tem predileção pelo osso do colo do fêmur e pela coluna.
A medida que a expectativa de vida tem aumentado estamos vendo a saúde, principalmente das mulheres após a menopausa, ser devastada por esta doença lenta e silenciosa conhecida como osteoporose. Na realidade, por questões geralmente hormonais, a partir de uma idade em torno da menopausa, existe uma inversão no metabolismo dos ossos que acaba destruindo mais tecido ósseo que construindo, com isto, ocorre uma descalcificação. Esta tem predileção pelo osso do colo do fêmur e pela coluna.
Ë recomendável que todas as mulheres realizem exame preventivo de densitometria óssea a partir da menopausa e, caso exista sinais de descalcificação, seja osteopenia ou mesmo já osteoporose, deve iniciar imediatamente reposição de cálcio e vitamina D.
Infelizmente, existem pacientes que desenvolvem osteoporose avançada e após alguma queda passam a ter forte dor na coluna que as impede inclusive de deambular.
A partir da suspeita de uma fratura na coluna por osteoporose, o médico vai lançar mão dos exames de imagem que são a radiografia, a ressonância magnética e, em casos mais complexos, da cintilografia óssea.
Uma vez, confirmado o diagnóstico de fratura de coluna por osteoporose, o tratamento pode ser conservador com repouso e uso de colete por pelo menos 3 meses. Nos casos de dor insuportável, hoje podemos realizar um procedimento minimamente invasivo com sedação e anestesia local e introdução de uma mini cânula dentro da vértebra e colocar acrílico liquido que após 15 minutos se solidifica, tratando a dor da fratura com possibilidade de alta hospitalar no dia seguinte, deambulando.
Para evitar os efeitos deletérios da osteoporose é importante manter atividade física.
Clínica da Coluna
Dr. Fernando Schmidt CRM 14609 / Dr. Sandro de Medeiros CRM 43938
 A dor na coluna lombar e no nervo ciático continuam a ocorrer com muita frequência na nossa população. A hérnia de disco é mais comum dos 20 aos 50 anos de idade. No entanto, a medida que envelhecemos, uma das causas mais frequentes de dores lombares e ciáticas passa a ser a estenose do canal lombar.
A dor na coluna lombar e no nervo ciático continuam a ocorrer com muita frequência na nossa população. A hérnia de disco é mais comum dos 20 aos 50 anos de idade. No entanto, a medida que envelhecemos, uma das causas mais frequentes de dores lombares e ciáticas passa a ser a estenose do canal lombar.
A diminuição do espaço reservado aos nervos na coluna esta principalmente relacionado as alterações degenerativas das articulações e dos discos inter-vertebrais. A estenose do canal da coluna foi descrito a mais de 200 anos.
É a desidratação do disco inter-vertebral com seu abaulamento para dentro da coluna e a artrose das articulações que promove a redução do espaço dentro do canal da coluna e a consequente compressão neurológico com dor principalmente nas pernas.
As queixas mais frequentes são de dor na coluna lombar e a claudicação neurogênica que é uma dor e adormecimento nas pernas após o paciente caminhar, e que alivia assim que o paciente para e senta.
O diagnóstico é feito através de exames de imagem como a tomografia computadorizada e a ressonância magnética.
O tratamento inicial deve ser com medicações anti-inflamatórias, fisioterapia e exercícios de alongamentos e ou hidroginástica.
Nos casos mais sintomáticos o medico pode propor realizar um bloqueio dentro da coluna utilizando medicação anestésica e anti-inflamatória. Este procedimento pode promover uma grande melhora e pode ser repetido a cada 6 a 12 meses.
Existem situações em que a estenose se torna severa quando mais do que 70% do canal da coluna esta fechado. Nestes casos, é indicado o tratamento com cirurgia. A cirurgia pode ser realizada com microcirurgia onde apenas realizamos a abertura do canal ou mesmo com a utilização do uso de parafusos e hastes caso a coluna esteja com uma instabilidade.
Clínica da Coluna
Dr. Fernando Schmidt CRM 14609 / Dr. Sandro de Medeiros CRM 43938
 Na nossa coluna temos 3 principais regiões anatômicas, a saber: a cervical (pescoço), a dorsal relacionada ao nosso tórax e a coluna lombar (nas cadeiras), perto dos rins. Em toda extensão da coluna temos discos entre as vértebras e raízes nervosas que vão permitir movimentos dos braços e pernas.
Na nossa coluna temos 3 principais regiões anatômicas, a saber: a cervical (pescoço), a dorsal relacionada ao nosso tórax e a coluna lombar (nas cadeiras), perto dos rins. Em toda extensão da coluna temos discos entre as vértebras e raízes nervosas que vão permitir movimentos dos braços e pernas.
A coluna cervical localizada no nosso pescoço permite a saída de nervos que vão dar sensibilidade e força aos nossos braços. Também a nossa coluna cervical protege a medula nervosa que envia informações do cérebro as pernas. Felizmente a nossa coluna é uma estrutura muito forte e na maioria das vezes protege adequadamente a porção neurológica. No entanto, caso haja uma fratura destas estruturas, principalmente com graves acidentes como quedas de altura, pode haver lesão principalmente da medula e perda dos movimentos.
Felizmente, na maioria das vezes, as dores na coluna cervical se devem a inflamações que respondem bem ao tratamento com antiinflamatórios e fisioterapia e/ou quiropraxia.
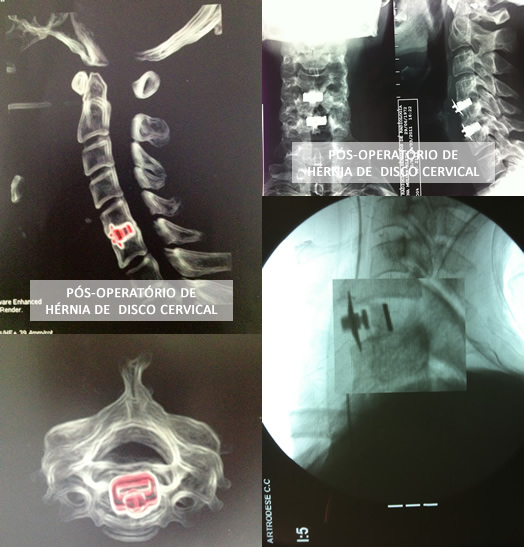 No entanto, uma doença muito comum é o deslocamento do disco intervertebral nesta região, conhecida como hérnia de disco e neste caso, pode haver compressão de raízes nervosas ou até da medula. O sintoma mais comum é a compressão de raízes com dor e formigamento nos braços. Nestes casos, é necessário confirmar o diagnostico através do exame de ressonância magnética da coluna cervical, a radiografia mostra a constituição óssea da coluna, mas não tem condições de diagnosticar hérnias de disco.
No entanto, uma doença muito comum é o deslocamento do disco intervertebral nesta região, conhecida como hérnia de disco e neste caso, pode haver compressão de raízes nervosas ou até da medula. O sintoma mais comum é a compressão de raízes com dor e formigamento nos braços. Nestes casos, é necessário confirmar o diagnostico através do exame de ressonância magnética da coluna cervical, a radiografia mostra a constituição óssea da coluna, mas não tem condições de diagnosticar hérnias de disco.
Uma vez diagnosticada esta doença, o tratamento inicial será com medicação, colar cervical e fisioterapia. Caso a dor persista, seja incapacitante ou houver perda de força nos braços, será necessário realizar tratamento cirúrgico.
O tratamento cirúrgico envolve a retirada do disco herniado e com uso de técnica microcirúrgica, a descompressão das raízes envolvidas e/ou da medula.
No local ocupado pelo disco retirada colocaremos um espaçador de titânio ou eventualmente uma prótese, que pode manter o movimento nesta parte da coluna.
A recuperação cirúrgica se dá em 30 a 60 dias com fisioterapia e retorno as atividades normais.
Clínica da Coluna
Dr. Fernando Schmidt CRM 14609 / Dr. Sandro de Medeiros CRM 43938
O paciente que é acometido por uma hérnia de disco lombar apresenta dor intensa nas pernas, geralmente de um lado, acompanhado de formigamento e eventualmente, diminuição da força. Se esta dor persiste por mais que 4 semanas deve ser investigada com exame de ressonância magnética para confirmar o diagnóstico, que pode ser a ruptura do disco intervertebral e compressão de uma raiz da coluna lombar.
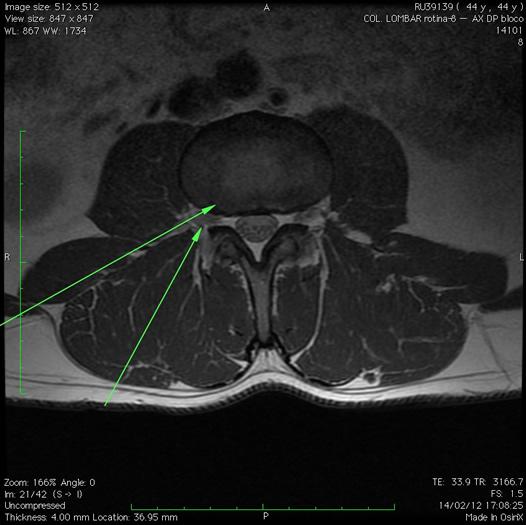 O tratamento cirúrgico consiste na retirada deste material que saiu do disco e provoca a compressão do nervo.
O tratamento cirúrgico consiste na retirada deste material que saiu do disco e provoca a compressão do nervo.
Há cerca de 80 anos diferentes técnicas foram desenvolvidas começando com a clássica laminectomia que necessita grande abertura da coluna e dano muscular. Na década de 70 a introdução do uso do microscópio cirúrgico diminuiu grandemente o dano com os mesmos resultados das técnicas maiores.
Há cerca de 10 anos, técnicas minimamente invasivas tem sido aperfeiçoadas com o intuito de realizar a mesma cirurgia utilizando endoscópios, incisão de 8 mm e anestesia geral ou local com sedação.
Esta técnica utiliza o sistema Vertebris da Richard-Wolf da Alemanha e é utilizada no nosso meio há cerca de 2 anos, minimizando a dor e os danos as estruturas sãs do corpo.
Clínica da Coluna
Dr. Fernando Schmidt CRM 14609 / Dr. Sandro de Medeiros CRM 43938
 É o escorregamento ou a luxação de uma vértebra sobre a outra. Na maioria das vezes são bem toleradas com o tratamento clínico ou apenas o seguimento.
É o escorregamento ou a luxação de uma vértebra sobre a outra. Na maioria das vezes são bem toleradas com o tratamento clínico ou apenas o seguimento.
Espondilolistese – do grego spondilos, vértebra, e olisthesis, luxação.
A classificação de Wiltse e Bradford define como diferencial a etiologia do escorregamento vertebral. As listeses são divididas em 5 grupos da seguinte forma:
1- Displásica
2- Ístmica
3- Degenerativa
4- Traumática
5- Patológica
Estes deslizamentos vertebrais foram classificados por Meyerding pela sua intensidade:
Grau I de zero a 25%
Grau II de 25% a 50%
Grau III de 50% a 75%
Grau IV de 75% a 100%
O Grau V seria a pitose vertebral.
Causas:
A espondilolistese degenerativa ocorre em adultos e idosos, pois é provocada pelo desgaste das articulações facetarias, como parte do quadro de degeneração da coluna.
A espondilolistese ístmica ocorre por um defeito das articulações facetárias, que pode ser de natureza congênita ou devido a lesões ocorridas na infância. Acredita-se que seja decorrente de múltiplos processos de microfraturas e consolidações, que alteram a morfologia das vértebras.
As congênitas ou displásicas, degenerativa, pós-traumática e patológica.
Sintomas:
Dores irradiadas ou dor Ciática
Dores Lombares
Dor nos membros inferiores na caminhada
Encurtamento muscular posterior das pernas
Sensação de formigamento
Perda de tenacidade, força e/ou de coordenação de movimentos
Incapacidade de locomoção
Clínica da Coluna
Dr. Fernando Schmidt CRM 14609 / Dr. Sandro de Medeiros CRM 43938
 Um trauma na coluna pode provocar a fratura de uma vértebra e, consequentemente, lesões na medula espinhal. Quanto mais alta for a lesão, maiores podem ser os danos para o indivíduo.
Um trauma na coluna pode provocar a fratura de uma vértebra e, consequentemente, lesões na medula espinhal. Quanto mais alta for a lesão, maiores podem ser os danos para o indivíduo.
Visão geral
A fratura toracolombar significa que um osso é quebrado no torácica (meio) ou região lombar (parte inferior das costas) da coluna vertebral. A maioria das lesões toracolombares ocorrem na zona de transição entre a coluna vertebral torácica relativamente imóvel e coluna lombar flexível. Uma lesão de baixa energia é mais provável de causar uma lesão no disco intervertebral, já em um trauma de alta energia, como uma queda ou acidente em veículo a motor é maior a probabilidade de fratura do osso. Fraturas toracolombares e luxações são geralmente classificadas de acordo com seu padrão de lesão/fratura.
Uma fratura de compressão, por definição, só afeta a coluna anterior e não compromete a parede posterior do corpo vertebral ou causa cominuição óssea ou compressão dos elementos neurais. Fratura / luxação da coluna vertebral toraco-lombar são as lesões mais graves e são geralmente associados com uma lesão no cabo ou neurológicos estruturas da coluna vertebral. O dano da fratura e ligamento envolve todas as “três colunas, e as vértebras são muitas vezes drasticamente mal alinhadas e deslocadas uma da outra.
Tipos de fratura toraco-lombar:
– Fratura de Compressão
– Fratura de “Explosão”
– Possibilidade Fratura – flexão / lesão
– Fratura / luxação
Diagnóstico
A fratura de coluna vertebral tóraco-lombar deve sempre ser avaliada quando um paciente se envolve em um acidente ou trauma, especialmente se ele estiver sentindo dor nas costas. O diagnóstico pode ser complicado quando os sintomas físicos são atípicos. Alguns pacientes com outras fraturas ou lesões podem se queixar de dor em outros locais e não necessariamente de dor nas costas.
Às vezes, os pacientes podem minimizar a gravidade do acidente de automóvel ou trauma. Estes cenários podem influenciar o médico no que diz respeito a pedir exames de raios-x e exames de imagem, que são cruciais para o diagnóstico de lesões toracolombares. É importante para o clínico para conduzir uma história completa e o exame clínico (especialmente inspecção e palpação da coluna) antes da formulação de um diagnóstico de modo a não confundir o diagnóstico nesta condição. Qualquer paciente envolvido em um acidente grave ou em um trauma, especialmente os pacientes com dor lombar, devem ser cuidadosamente avaliados com raios-x e exames de imagem (adicionais, se necessário) para diagnosticar com precisão uma lesão tóraco-lombar.
Opções de tratamento
As opções de tratamento para pacientes com uma fratura toracolombar podem ser categorizadas como conservadoras ou não cirúrgicas e cirúrgicas, dependendo de cada situação.
Clínica da Coluna
Dr. Fernando Schmidt CRM 14609 / Dr. Sandro de Medeiros CRM 43938